Poradnik neonatologiczny
Informacje praktyczne
- Odwiedziny są możliwe w godzinach 12:00-20:00, zgodnie z Regulaminem Szpitala;
- Liczba osób odwiedzających – 1 osoba do 1 pacjentki;
- Korzystanie z szatni jest obowiązkowe;
- Informacje o stanie zdrowia noworodków matkom udzielane codziennie na bieżąco: przy porannym badaniu dzieci, po otrzymaniu wyników badan laboratoryjnych ok. godziny 12.00-13.00, wieczorem na obchodzie lekarza dyżurnego, dalszej rodzinie tylko po upoważnieniu przez matkę wybranej osoby , w godzinach wolnych od bezpośrednich obowiązków lekarza.
- Na życzenie rodziców możemy zastosować dla dziecka inną szczepionkę niż ta , którą posiadamy na oddziale – prosimy o zgłoszenie takiej prośby do lekarza neonatologa lub pielęgniarki noworodkowej jak najszybciej po urodzeniu się dziecka.
Co zabrać do szpitala do porodu.
Dokumenty i badania:
- dowód tożsamości
- karta przebiegu ciąży
- plan porodu
- grupa krwi i czynnik Rh ( oryginał) a przy Rh (-) badanie
- na obecność przeciwciał anty Rh
- aktualna morfologia i badanie ogólne moczu
- HBS
- odczyn WR
- badanie na obecność HIV
- badanie USG
- GBS
- inne ważne wyniki badań które mogą mieć znaczenie podczas porodu
- np. diagnozy chorób przewlekłych czy opinie specjalistyczne
Co zabrać do szpitala do porodu.
- czapeczka
- pieluchy tetrowe (4-6 sztuk)
- pampersy
- kocyk
- rożek
- ręcznik do przykrycia po porodzie
- pieluchy flanelowe ( 2 sztuki)
- komplet ubranek na każdy dzień pobytu
- chusteczki nawilżane
- maść lub krem o działaniu natłuszczającym pod pieluszkę
- ubranka na wyjście ze szpitala
- wygodna koszula do porodu i karmienia piersią
- przybory toaletowe i kosmetyki
- 2 ręczniki
- klapki pod prysznic
- szlafrok
- jednorazowe podkłady poporodowe w kształcie podpasek
- majtki jednorazowe (4-6 sztuk)
Na Sali Porodowej
Porody odbywają się na salach porodowych jednoosobowych/jednorodzinnych. Przy każdym porodzie jest możliwość przebywania osoby bliskiej – mąż, partner, matka, opiekun prawny. Po urodzeniu dziecko układamy na brzuch matki celem kolonizacji Jej bakteriami (pierwszy kontakt „skóra do skóry, postępowanie zgodnie z Rozporządzeniem Ministra Zdrowia z dnia 23.09.2010 roku, Dziennik Ustaw N187/poz.1259). Dziecko zdrowe, donoszone może pozostać na brzuchu tak długo jak tego chce matka, minimum ok. 2 godzin, przykryte pieluszkami i kocykiem. Często podczas „kangurowania” maluch chętnie ssie pierś , pielęgniarki i położne pomagają umożliwić dziecku pierwsze ssanie piersi. Dziecku na brzuchu u matki zakładamy opaski identyfikacyjne z informacją : nazwisko, płeć, data i godzina urodzenia dziecka. Osoba towarzysząca może : odciąć pępowinę, uczestniczyć przy utrzymywaniu dziecka na brzuchu, przy pierwszej próbie przystawienia dziecka do piersi, aktywnie z czułością opiekować się dzieckiem i mamą. Od osoby towarzyszące j oczekujemy aktywności – właśnie taki poród nazywamy rodzinnym. Osoba towarzysząca powinna mieć ze sobą czyste ubrania i obuwie na zmianę. Po upłynięciu 2 godzin, dziecko ważymy, mierzymy, ubieramy w ubranka domowe, oraz przygotowujemy się do przeniesienia na Oddział Położniczy, gdzie dziecko z matką przebywa razem przez cały czas aż do wypisu do domu.
Pielęgnacja noworodka
Kąpiel noworodka wykonujemy na życzenie mamy. Kikut pępowiny pielęgnujemy 2 razy dziennie na sali u pacjentek.
Karmienie piersią
Aktywnie wspieramy mamy w tym wyzwaniu. Karmienie piersia ważne zarówno dla mamy i dziecka. Pierwsze próby przystawiania do piersi robimy już na sali porodowej, tuż po urodzeniu dziecka, kiedy znajduje się Ono na brzuchu u mamy. Najczęściej dziecko przystawiane do piersi na żądanie, tzn. co 2-3 godziny. Często bywa tak , że noworodki w ciągu pierwszych 6-12 godzin, a nawet 24 godzin są małoaktywne do ssania -"odpoczywaja ", mogą też być zmęczone porodem, mają jeszcze zapasy od matki - nie potrzebują dokarmiania, szczególnie w pierwszej dobie życia!
Natomiast kolejne 24 - 36 - 48 godzin (2-3 doba) stają się bardziej aktywne i często chcą być przy piersi przez cały czas. Takie zachowanie noworodka uważane jest za prawidłowe i zdrowe! Dobrze, kiedy mama jest cierpliwa i poświęca dużo czasu karmieniu swojego maluszka piersią.
Ubytek wagi ciała noworodka do 10% (najczęściej 5-8 %) w stosunku do wagi urodzeniowej jest fizjologiczny. Na skutek osuszenia skóry, oddania moczu i dużej ilości smółki (pierwszy ciemny stolec), oddychania (perspiracji) występuje spadek wagi u noworodka. Powrót do wagi urodzeniowej za zwyczaj jest między 8 a 14 dobą życia.
Możliwe jest dokarmianie dziecka mlekiem matki lub sztucznym pokarmem jeśli są do tego wskazania medyczne np.:
- ubytek masy ciała > 10% od wagi urodzeniowej;
- gdy dziecko jest wcześniakiem lub chore i nie może wyssać z piersi potrzebnej ilości pokarmu;
- Nie zalecamy karmienia noworodka sztucznym pokarmem częściej niż co 3 godziny, ponieważ występują zaburzenia trawienia: ulewania, wymioty – aspiracja mleka do płuc może być groźna.
- Bardzo zalecamy przystawienie dziecka do piersi często, tak często jak dziecko sobie tego życzy – wtedy wysysa małe porcje pokarmu i wchłanianie odbywa się prawidłowo.
Częste przystawianie dziecka do piersi bardzo korzystnie działa na stymulację laktacji i szybkie przybywanie pokarmu w piersi u matki. Pierwsze krople pokarmu to siara, która jest bardzo kalorycznym pokarmem, zawiera dużą ilość immunoglobulinów – działa tak jak „naturalna szczepionka”. Gotowe przeciwciała płyną od matki do dziecka i chronią przed chorobami zakaźnymi minimum do 6 miesiąca życia dziecka.
Leki podawane noworodkom
- Jeszcze na sali porodowej po „kangurowaniu” noworodkowi podajemy witaminę K. Podanie witaminy K odbywa się – jednorazowo, domięśniowo w dawce 1mg w ciągu pierwszych 6 godzin po urodzeniu, celem profilaktyki krwawień u noworodka z powodu niedoboru witaminy K.
Na skutek niedoboru witaminy K u noworodka może wystąpić choroba krwotoczna - VKDB (Vitamin K Deficiency Bleeding). Występuje w postaci wczesnej, klasycznej i późnej. Postać wczesna występuje w 1 dobie życia u noworodka, postać klasyczna VKDB w okresie od 2.do 7. doby życia. Postać późna VKDB występuje od 2 tygodnia do 6.miesiąca życia u dzieci zdrowych karmionych piersią lub u dzieci z chorobami wątroby przebiegającymi z cholestazą. Krwawienia z niedoboru witaminy K mogą objawić się jako krwawienia śródczaszkowe lub do innych narządów wewnętrznych (płuc, przewodu pokarmowego, dróg moczowych), a także z pępka i do skory.
(artykuł „ Profilaktyka krwawienia z niedoboru witaminy K. Zalecenia Konsultanta Krajowego w dziedzinie Pediatrii i Polskiego Towarzystwa Pediatrycznbego” Prof. dr hab.n.med. Teresa Jackowska – Konsultant Krajowy w dziedzinie Pediatrii, Klinika Pediatrii, CMKP, Warszawa, Polska. 09.10.2016)
Szczepienia profilaktyczne
Szepienia profilaktyczne obowiazkowe wykonujemy noworodkom w 1-2 dobie życia – do 24 godzin po urodzeniu. Podajemy szczepienie przeciwko WZWB (wirusowe zapalenie wątroby typu B i BCG p/gruźlicy). Na życzenie rodziców możemy zastosować dla dziecka inna szczepionkę niż ta, którą posiadamy na Oddziale – prosimy o zgłoszenie takiej prośby do lekarza neonatologa czy pielęgniarki noworodkowej jak najszybciej po urodzeniu dziecka lub jeszcze przed urodzeniem. Uwaga dla rodziców – od kilku lat w Polsce szczepionki stosowane dla dzieci do 18 roku życia nie zawierają Tiomersalu (ślad rtęci).
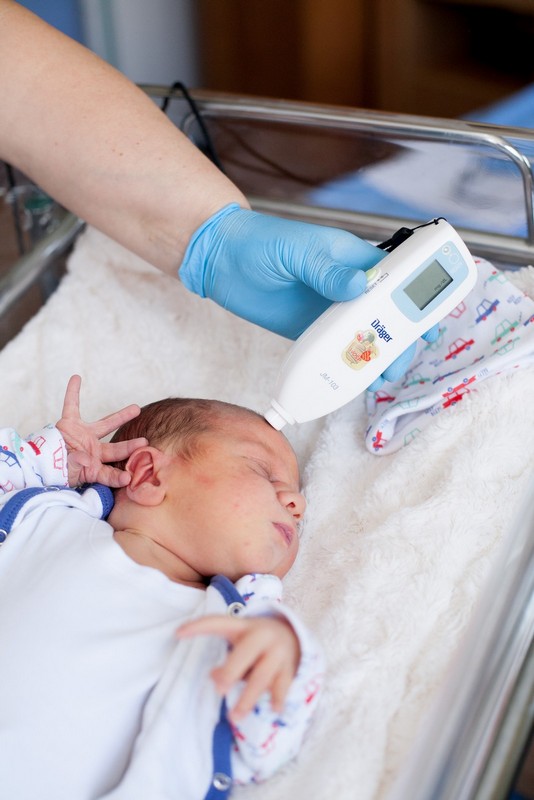
Badanie przesiewowe noworodków w kierunku chorób wrodzonych
Pobieranie krwi z "piętki" do badania w kierunku fenyloketonurii, mukowiscydozy,oraz hipotyreozy- krew od dziecka pobieramy między 3-5 dobą po urodzeniu i wysyłamy do Instytutu Matki i Dziecka w Warszawie w celu analizy.
Żółtaczka u noworodka
W pierwszych dniach życia wiele noworodków wykazują objawy żołtaczki - jest to żółtaczka zupełnie inna niż ta, na którą chorują dorośli. Żółte zabarwienie skóry pochodzi od obecnej we krwi bilirubiny, którą powoli "filtruje" watroba dziecka. Może wystąpić u każdego zdrowego noworodka, lecz u dzieci chorych może byc bardziej nasilona - wymaga leczenia w warunkach szpitalnych.
Leczenie rozpoczyna sie od fototerapii, ktora polega na naświetlaniu ciała noworodka specjalnymi lampami światła niebieskiego (o sile 425-475nm).
Wskaniem do fototerapii jest poziom bilirubiny całkowitej we krwi u noworodka:
- w 1 dobie życia >10mg%;
- w 2 dobie życia >12mg%,
- od 3 doby > 15mg%.
Posiadamy lampy do fototerapii nadinkubatorowe i do stosowania w lożeczku. Dziecko cały czas ma mozliwość przebywania z mamą. Ochroną przed intensywnym światłem są okularki zasłaniające oczy oraz pampers - narządy płciowe. Jesli poziom bilirubiny (zółtaczki) jest bardzo wysoki (bilirubina całkowita > 20-25mg% we krwi) może byc koniecznym wykonanie transfuzji wymienniej krwi. W ten sposób w krótkim czasie obniżamy podwyższony poziom bilirubiny u noworodka do bezpiecznej wartosci.
Norma bilirubiny całkowitej we krwi u noworodka w dniach wypisu < 12,5mg%.
Opieka nad noworodkiem chorym
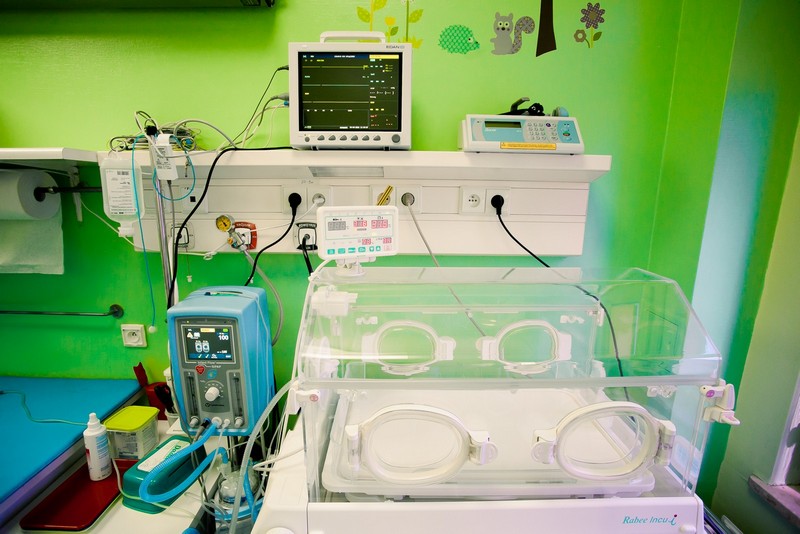
Noworodkom chorym, a w szczegółności wcześniakom musimy zapewnić spokój , ciepło i wygodę.
- Pierwszy okres prawdopodobnie Dziecko spedzi w inkubatorze (otwartym lub zamkniętym), gdzie jest ciepło i odpowiednio wilgotno, a dostep do dziecka jest łatwy. Jest Mu tam wygodnie, nawet podczas zabiegów wykonywanych przez lekarzy i pielęgniarki. Inkubator również izoluje od nadmiernego hałasu i światła.
- Nad bezpieczeństwem Dziecka w sposób ciągły czuwają urządzenia, które rozmieszczone wokół inkubatora - to są monitory, które w sposób nieinwazyjny dla dziecka, stale informują personel o funkcji oddychania Dziecka, pracy serca, rejestrują ciśnienie krwi, utlenowanie oraz ciepłotę ciała.
O respiratorze, tlenoterapii, chorobach płuc
Samodzielne oddychanie jest warunkiem życia, koniecznie do tego są rozwinięte i zdrowe płuca.
- Płuca u wczesniaków są często niedojrzałe, a dzieci donoszone mogą mieć wrodzone zapalenie płuc - wtedy One wymagają pomocy w oddychaniu, którą zapewnia respirator lub CPAP (urządzenia wykonujące dodatkowe oddechy przez rurkę intubacyjną założoną do tchawicy lub przez specjalne "wąsy" do nosa dziecka).
- Wspomaganie oddechu poprzez respirator może trwać kilka dni, a nawet tygodni, dlatego takie dzieci są przekazywane do ośrodków o wyższym III stopniu referencyjnoiści (najlepiej jest, aby wczesniaki rodziły sie w miejscu, gdzie będą leczone od urodzenia aż do wypisu do domu).
- U niektórych dzieci bez wspomagania oddechowego konieczne jest podawanie tlenu, które odbywa się przez maskę bezpośrednio do dziecka lub do inkubatora. Kontrolę podawania tlenu i koncentrację nasycenia organizmu tlenem zabezpiecza urzadzenie, które nosi nazwę - pulsoksymetr.
O lekach i kroplówkach
Prawie wszystkie leki noworodkom podawane dożylnie. Zakładamy wenflon (plastikowa igła) do żyły na kilka dni do różnych miejsc ciała. Do wenflonów podawane są leki i kroplówki. Czasami kroplówka jest podawana do żyły na głowce, ponieważ jest to miejsce bezpieczne i pozwala na jej szybkie założenie - chociaż może to stanowić niepokój u rodziców. Dziecku nie sprawia to większego bólu w stosunku niż do innych żył obwodowych.
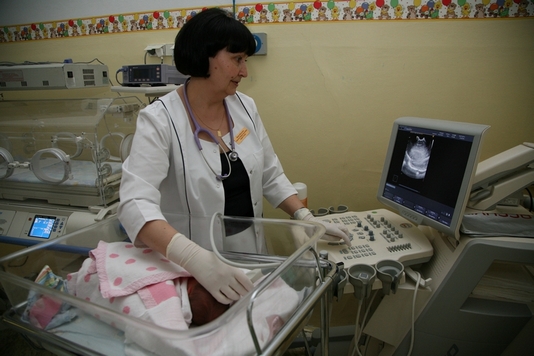
Badania RTG i USG
Ważną grupą badań wykonywanych u noworodków są zdjęcia radiologiczne (RTG) i badania ultasonograficzne (USG).
Mają one wiele zalet: są to badania bezbolesne, na wynik nie musimy długo czekać, aparaturę można przywieźć do dziecka, a badanie wykonać nie wyjmująć dziecko z inkubatora. Zdjęcia rentgenowskie pozwalają przede wszystkim ocenić stan tkanki płucnej, narządy jamy brzusznej oraz układ kostno - stawowy. Bardzo przydatnym badaniem jest USG mózgu . U małych wczesniaków bardzo często dochodzi do uszkodzenia naczyń mózgowych , co może ujawnić się jako krwawienie do komór mózgu. Konieczna jest wówczs kontrola USG, gdyż na tej podtsawie ustalamy stopień nasilenia krwawienia. Jest to bardzo ważne, ponieważ pozwała przewidzieć dalszy rozwój dziecka. Dzieci po przebytym krwawieniu wymagają dalszej kontroli USG i oceny rozwoju psychomotorycznego.